

Le syndrome de Wilkie est une compression du duodénum (au niveau de sa troisième portion) entre l’aorte et l’artère mésentérique supérieure.
Autres noms utilisés dans la littérature
On retrouve également ce syndrome dans la littérature médicale et scientifique sous les dénominations suivantes :
Duodénum
Le duodénum est l’un des organes qui composent le tube digestif. Il est l’un des trois segments de l’intestin grêle, avec le jéjunum et l’iléon. Partie initiale et fixe de l’intestin grêle, il est situé après le pylore (dernière partie de l’estomac) et avant l’angle duodénojéjunal et le jéjunum (deuxième portion de l’intestin grêle). Le processus de digestion a principalement lieu au niveau du duodénum.
Artère mésentérique supérieure
Importante artère née de l’aorte abdominale en dessous du tronc cœliaque, elle vascularise
une partie de l’intestin : la quasi-totalité de l’intestin grêle et une partie du côlon.
Aorte
Plus grosse artère du corps, l’aorte part du cœur et descend le long du thorax jusqu’à l’abdomen, où elle irrigue les organes digestifs et urinaires. Elle est divisée en deux segments, l’aorte thoracique et l’aorte abdominale.
Aorte abdominale
Partie terminale de l’aorte qui se divise, au niveau de la 4e vertèbre lombaire, en ses deux branches terminales : les artères iliaques communes, gauche et droite.

À l’instar de tous les syndromes de compressions vasculaires, le syndrome de Wilkie peut provoquer un grand nombre et une grande variété de symptômes. La maladie se manifeste de manière unique pour chaque personne. La totalité des symptômes listés n’est pas nécessairement présente chez chaque personne.
Principaux symptômes (souvent aggravés en position assise ou debout statique prolongée) :
Symptômes digestifs
Douleurs
Symptômes liés au système nerveux central


🩺 Scanner abdomino-pelvien
🩺 Angio-scanner
🩺 Angio-IRM
🩺 Scintigraphie gastrique
🩺 TOGD

Le syndrome de Wilkie est un diagnostic d'exclusion.
Il n'existe en effet pas encore à ce jour de consensus sur les critères diagnostiques exacts de cette maladie rare.
Un bilan médical très complet est donc fortement recommandé afin d'exclure toute autre cause pouvant être à l'origine des symptômes.
Si une autre pathologie est détectée, il est conseillé qu'elle soit traitée en priorité, avant le syndrome de Wilkie.

Le diagnostic du syndrome de Wilkie s'appuie sur un faisceau d'indices.
Il n'existe en effet pas encore à ce jour de consensus sur les critères diagnostiques exacts de cette maladie rare : la compression seule est plus fréquente mais la qualification de syndrome et donc de maladie rare repose sur un faisceau d'indices.
Ce faisceau d'indices comprend une combinaison de :
- critères objectifs, observables et quantifiables, comme des résultats d'imagerie ou des mesures physiologiques, des signes cliniques et des antécédents médicaux,
- critères subjectifs et qualitatifs, comme l'ensemble des symptômes ressentis et décrits par le patient.
Il est fortement recommandé que les examens diagnostiques, les calculs et les analyses de résultats soient réalisés par un expert du syndrome de Wilkie afin de limiter les risques d'erreur diagnostique ou thérapeutique.
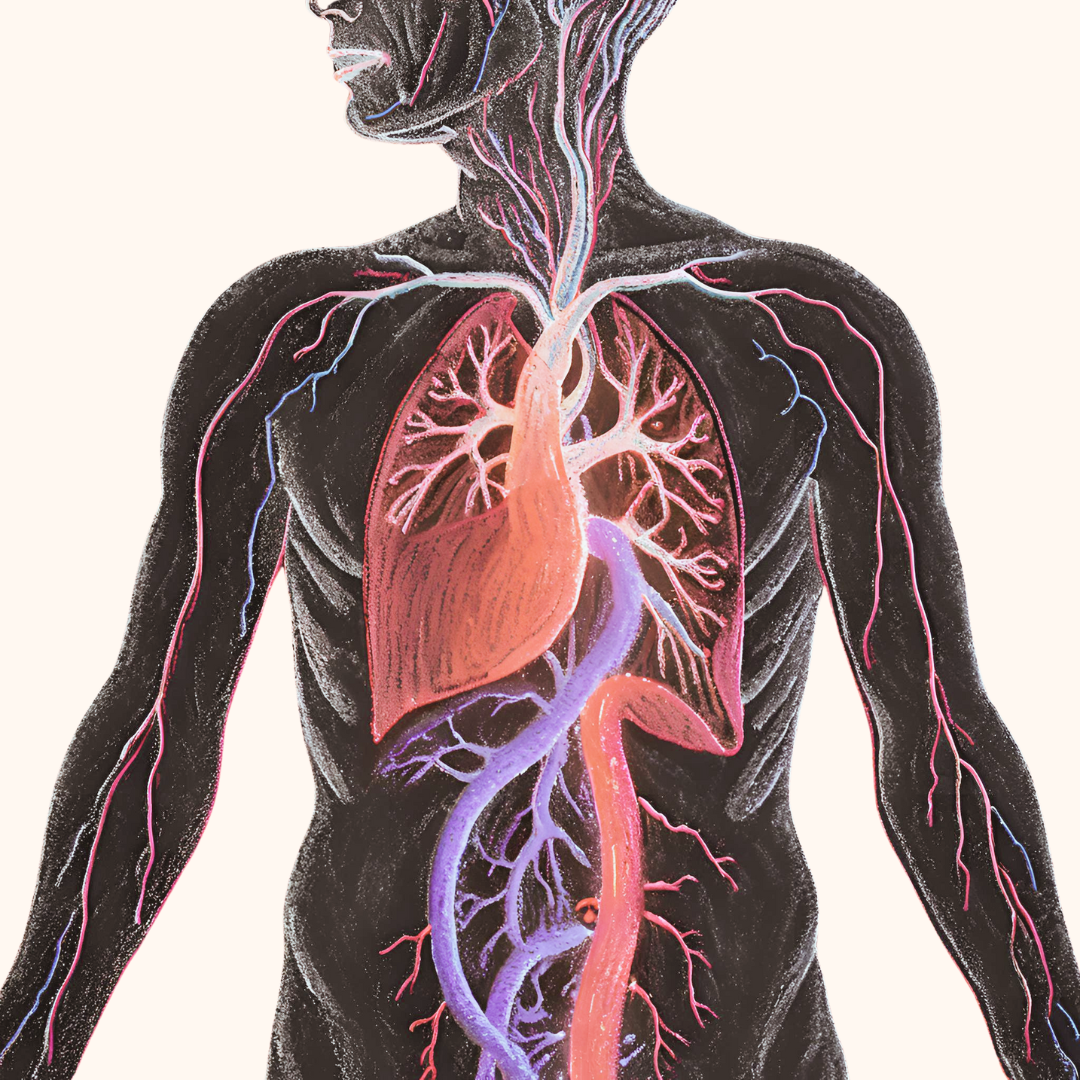
L'angio-scanner demeure l’examen diagnostique de référence pour identifier les manifestations, la configuration et les conséquences exactes du syndrome de Wilkie.
L'angio-scanner abdomino-pelvien avec reconstruction vasculaire en 3D permet de poser le diagnostic du syndrome de Wilkie, en calculant l'angulation entre l'artère mésentérique supérieure et l'aorte, ainsi qu'en observant généralement une importante distension gastrique et duodénale.
L'angio-scanner abdomino-pelvien permet de calculer si l'angle entre l'artère mésentérique supérieure et l'aorte est réduit entre 7° et 22°, alors qu'il est normalement compris entre 25° et 60°.
La distance aorto-mésentérique est également réduite en cas de Wilkie et mesure entre 2 et 8 mm, alors que la distance normale est de 10 à 28 mm.

Ce syndrome peut en particulier entraîner une grande difficulté, voire une incapacité totale à pouvoir s'alimenter, en raison de la compression qu’il provoque au niveau du système digestif.
Le duodénum, partie initiale de l'intestin grêle et donc du tube digestif, peut en effet être complètement écrasé entre les deux artères (dans la pince aorto-mésentérique) dans les cas sévères.
Cela entraîne un blocage de la nourriture au niveau du passage entre le duodénum et le jéjunum.
Il y a alors une réelle obstruction intestinale : l'alimentation, solide et parfois même liquide, ne peut alors mécaniquement plus descendre plus bas dans le tube digestif.
La prise de repas déclenche d'intenses douleurs épigastriques et abdominales, des nausées et des vomissements chez les personnes atteintes d'un syndrome de Wilkie, en raison de la compression mécanique du duodénum qui engendre une réelle obstruction intestinale.
Une gastroparésie (ralentissement de la vidange gastrique) peut également être associée au syndrome de Wilkie.
Le syndrome de Wilkie peut parfois être déclenché ou aggravé par une perte de poids, quelle qu'en soit l'origine.
Malheureusement, comme il s'agit d'une maladie rare, encore largement méconnue du corps médical, les malades sont souvent catalogués à tort comme souffrant d'anorexie mentale ou d'un autre trouble du comportement alimentaire, ce qui provoque un retard de diagnostic et de prise en charge pouvant conduire à une dégradation importante de leur état général.
Le syndrome de Wilkie est pourtant l'exact opposé d'un trouble alimentaire : les malades ne peuvent pas s'alimenter pour une raison purement mécanique.


Les syndromes de compressions vasculaires demeurent des maladies rares complexes et encore mal comprises du corps médical.
Il est donc recommandé de consulter un médecin expert de ces pathologies préalablement à toute intervention ou traitement, afin de recevoir une prise en charge optimale et adaptée au syndrome de Wilkie et ses spécificités.
Sauf dans sa forme sévère entraînant une incapacité à s'alimenter ou à maintenir un poids et un état de santé sains, ou une compression trop importante du duodénum, il n'existe pas systématiquement de nécessité à opérer un syndrome de Wilkie. Cela dépendra seulement du handicap, des douleurs, des symptômes, et de l'impact sur la qualité de vie de chaque patient.
L'efficacité et les résultats des interventions chirurgicales peuvent fortement varier d'un patient à l'autre. Leurs taux de réussite demeurent inconnus et relativement faibles à ce jour.

Le syndrome de Wilkie est une maladie rare, référencée sur Orphanet.
Il n'existe pas encore à ce jour de consensus sur l'origine, les mécanismes de la douleur, ou encore les protocoles de soins et de prise en charge de cette maladie. Nos maladies ne sont pas encore rattachées à des centres de référence ou des filières de santé maladies rares.
Le parcours de soins des personnes atteintes est donc souvent complexe, chaotique et difficile. Notre association de patients, Espoir de Noisette, travaille à améliorer cet aspect de la prise en charge des malades. Il ne faut pas se décourager, l'association, notre communauté de malades et les médecins experts permettent généralement de trouver peu à peu des solutions adaptées à chaque patient, même s'il reste encore beaucoup d'éléments à améliorer en termes de prise en charge.

Un bilan médical très complet est donc fortement recommandé afin d'exclure toute autre cause pouvant être à l'origine des symptômes.
Parmi les diagnostics différentiels on retrouve notamment : l'endométriose, les fibromes, le syndrome d'activation mastocytaire (ou SAMA), la fibromyalgie, les maladies rhumatologiques, les maladies de l'estomac ou de l'intestin (type Crohn ou intolérance au gluten, etc.), des problèmes de dos, etc.
Le cas échéant, il faudra traiter en priorité ces maladies afin d'évaluer dans quelle mesure le syndrome de Wilkie est responsable des symptômes ressentis avant de se lancer dans une opération.
Il est en effet difficile de mesurer l'impact exact des syndromes de compressions vasculaires sur l'état de santé global d'un patient avant d'avoir dans un premier temps identifié, et traité si nécessaire, d'autres maladies potentiellement concomitantes.
Il est intéressant de noter qu'une gastroparésie peut être associée au syndrome de Wilkie. Elle peut être une conséquence, tout comme une pathologie indépendante de la compression. Son origine étant difficile à identifier dans le contexte d'un syndrome de Wilkie.

Un suivi médical demeure toujours fortement recommandé.
Comme pour l'ensemble des communautés atteintes de maladies rares ou chroniques, la santé mentale est également un enjeu clé.
Il est donc important de mettre en place un système de soutien, grâce à l'entourage, aux groupes de soutien entre malades et aux ressources offertes par les milieux associatifs et psychosociaux.
Un suivi psychologique est notamment conseillé.
Naviguer son parcours de soins et sa prise en charge avec un syndrome de compression vasculaire tel que le syndrome de Wilkie est toujours un long parcours du combattant.
Nous ne pouvons donc que recommander aux patients de procéder par étape et élimination, et de prendre le temps de se familiariser avec la maladie et le contexte de prise en charge existant en France à l'heure actuelle.
N'hésitez pas à nous contacter si vous avez des questions ou besoin de conseils.
Notre groupe de soutien entre malades est également une ressource précieuse qui permet de découvrir les témoignages et les parcours de soins de nombreuses personnes atteintes de syndromes de compressions vasculaires depuis 2017.

La prise en charge du syndrome de Wilkie est pluridisciplinaire et doit être effectuée en plusieurs temps.
Il est recommandé de favoriser dans un premier temps la prise de poids en modifiant le régime alimentaire.
Il est ensuite conseillé, dans un deuxième temps, de tenter un traitement médical, en posant par exemple une sonde alimentaire en dessous de la zone compressée du duodénum - et de ne se tourner vers une solution chirurgicale qu'en cas d’échec des deux premières étapes.
Parmi les astuces à tenter en première intention - qui ne peuvent aucunement remplacer l'avis d'un spécialiste ou une prise en charge médicale - on retrouve : des positions à adopter après les repas pour favoriser la digestion (debout, assise en ramenant les genoux contre la poitrine ou couchée sur le côté gauche - à noter que les positions qui fonctionnent peuvent varier d'un malade à un autre), une alimentation ou des substituts de repas hypercaloriques, une alimentation liquide et facile à digérer...
Divers traitements médicaux peuvent être proposés en deuxième intention : la sonde naso-jéjunale, la nutrition parentérale (partielle, ou totale si nécessaire), la jéjunostomie, des traitements neuroleptiques aux effets antiémétiques et stimulant la motricité du tube digestif, des médicaments utilisés pour lutter contre la gastroparésie...
Il est également conseillé de consulter un neurologue, un algologue et/ou un centre de la douleur afin de tenter, dans un premier temps, une gestion médicale et médicamenteuse de la douleur lorsque le syndrome n'est pas trop sévère et que le patient parvient encore à s'alimenter.
Les médecines douces, comme des séances de kinésithérapie, d'acupuncture, de réflexologie, de massages peuvent parfois soulager les douleurs.
Un changement d’alimentation limitant les produits inflammatoires (viande rouge, gluten, produits laitiers) et privilégiant l’eau de source peut également apporter une certaine amélioration.
Lorsque le syndrome est asymptomatique et que la compression est légère, une approche conservatrice est généralement recommandée, avec une gestion médicamenteuse de la douleur le cas échéant, et la mise en place de suivis de contrôle.

Il n'existe pas encore de traitement officiel pour le syndrome de Wilkie : les interventions chirurgicales disponibles sont encore en phase expérimentale.
En France, plusieurs techniques chirurgicales sont disponibles pour traiter le syndrome de Wilkie.
Nous conseillons aux patients de consulter plusieurs spécialistes de la maladie et de réaliser une analyse bénéfices-risques, notamment en fonction de l'intensité et de la fréquence des symptômes qu'ils expérimentent, avant toute opération, avec l'aide de leur équipe médicale.
En cas d'échec des tentatives de (re)nutrition et (re)prise de poids, et d'une persistance de l'impossibilité à s'alimenter et à maintenir son poids, ainsi que des troubles digestifs, des solutions chirurgicales peuvent être envisagées.
Les techniques chirurgicales employées pour traiter le syndrome de Wilkie dépendront de la spécialité des chirurgiens :
- les chirurgiens vasculaires effectueront généralement une transposition de l’artère mésentérique
- alors que les chirurgiens digestifs et viscéraux pratiqueront plutôt une anastomose duodéno-jéjunale
- une nouvelle technique a également émergé aux États-Unis avec le chirurgien pédiatrique digestif Dr Alvear : le repositionnement du duodénum à droite de l'artère mésentérique supérieure. (Cf. The American Surgeon, "Duodenal derotation as an effective treatment of superior mesenteric artery syndrome: a thirty-three year experience")
Dans tous les cas, une connaissance approfondie de la pathologie par les médecins est nécessaire pour assurer une prise en charge satisfaisante du syndrome de Wilkie qui demeure très complexe et parfois vitale pour les patients dans les cas les plus sévères.
Les informations contenues sur ce site ne peuvent en aucun cas remplacer une consultation avec un médecin spécialiste des syndromes de compressions vasculaires.
Pour obtenir les coordonnées de spécialistes, vous pouvez nous contacter ou rejoindre notre groupe de soutien entre malades sur Facebook.
Copyright © 2023-2025 – Création Espoir de Noisette – Tous droits réservés